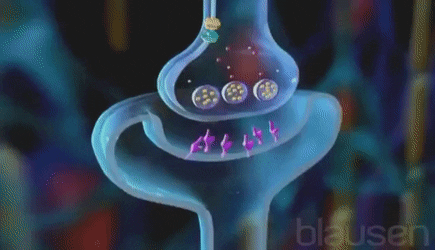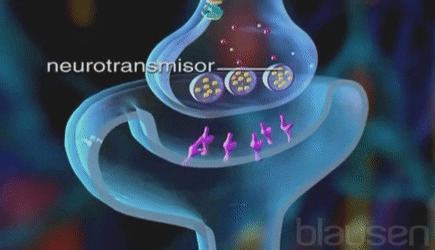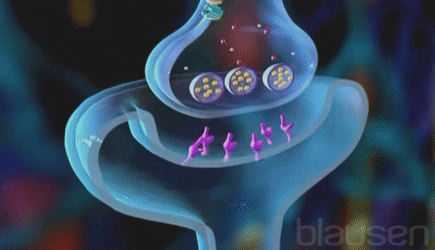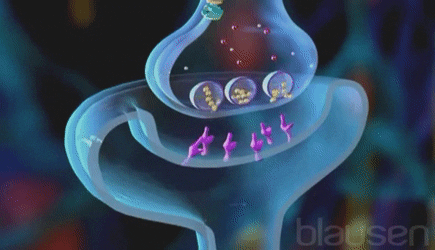
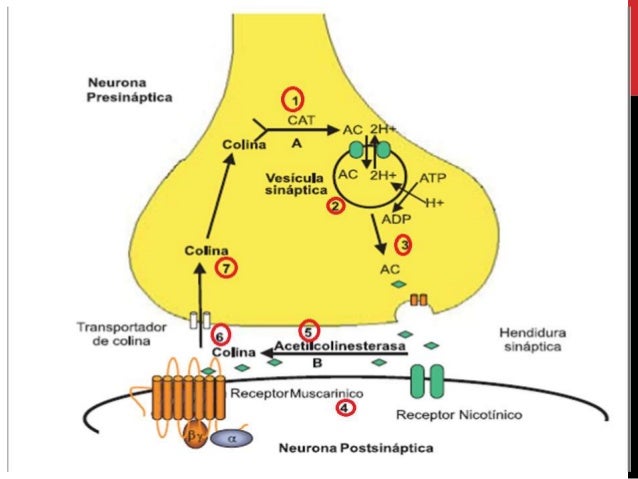
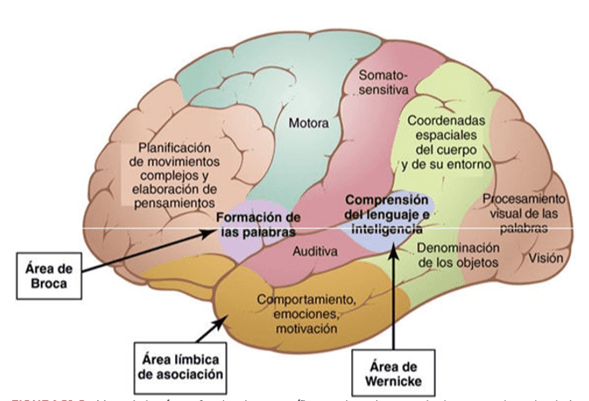
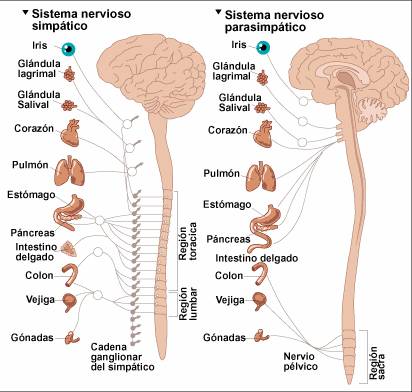
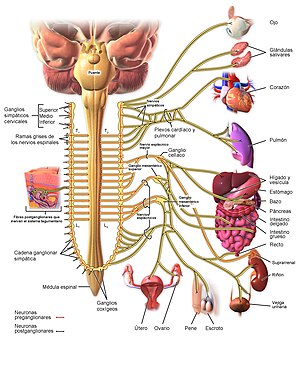
SISTEMA NERVIOSO AUTÓNOMO
La parte más importante del sistema nervioso autónomo para la regulación de la circulación es el sistema nervioso simpático. No obstante, el sistema nervioso parasimpático contribuye de manera importante a la regulación de la función cardíaca.
Sistema nervioso simpático
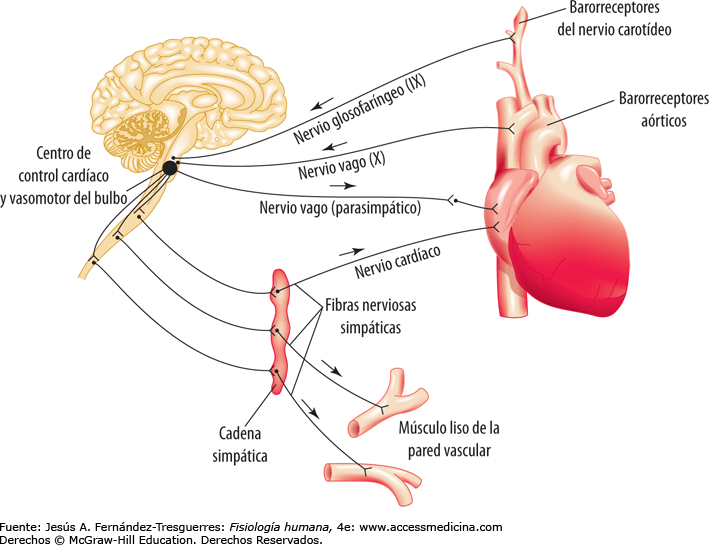
Las fibras nerviosas vasomotoras salen de la médula espinal a través de los nervios de la columna torácica y de los primeros uno o dos nervios lumbares. A continuación, pasan inmediatamente hacia las cadenas simpáticas, cada una de las cuales recorre cada lado de la columna vertebral. Después, siguen dos rutas hacia la circulación: 1) a través de los nervios simpáticos específicos que inervan principalmente la vasculatura de las vísceras internas y del corazón y 2) entrando casi inmediatamente en las porciones periféricas de los nervios espinales que se distribuyen hacia la vasculatura de las zonas periféricas.
Sistema vasodilatador simpático y su control por el sistema nervioso central
Los nervios simpáticos que inervan los músculos esqueléticos transportan las fibras vasodilatadoras simpáticas y también las fibras vasoconstrictoras. En algunos animales, como el gato, estas fibras dilatadoras liberan acetilcolina, y no noradrenalina, en todas sus terminaciones, aunque en los primates se cree que el efecto vasodilatador es debido a receptores β-adrenérgicos específicos que se excitan con adrenalina en la vasculatura muscular. La zona principal del cerebro que controla este sistema es la parte anterior del hipotálamo
Inervación simpática de los vasos sanguíneos
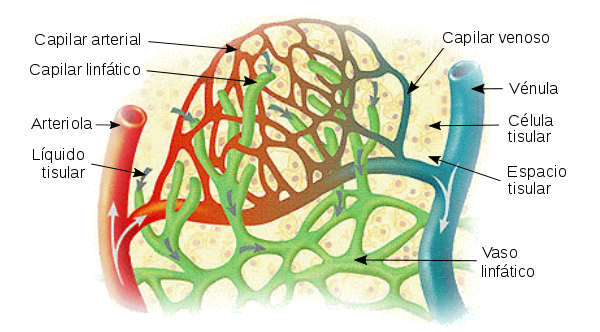
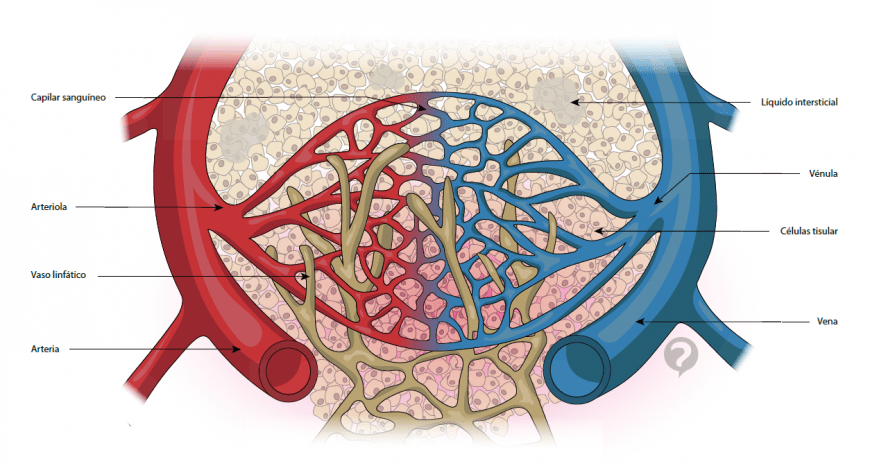
La inervación de las pequeñas arterias y arteriolas permite que la estimulación simpática aumente la resistencia al flujo sanguíneo y, por tanto, disminuya la velocidad del flujo sanguíneo a través de los tejidos. La inervación de los vasos grandes, en particular de las venas, hace posible que la estimulación simpática disminuya el volumen de estos vasos. Esta disminución del volumen empuja la sangre hacia el corazón y, por tanto, desempeña un papel muy importante en la regulación de la función de bomba cardíaca, como explicaremos más adelante en este y en capítulos sucesivos.
La estimulación simpática aumenta la frecuencia cardíaca y la contractilidad y la estimulación parasimpática reduce la frecuencia cardíaca y la contractilidad.
SISTEMA VASOCONSTRICTOR SIMPÁTICO Y SU CONTROL POR EL SISTEMA NERVIOSO CENTRAL
Los nervios simpáticos transportan una enorme cantidad de fibras nerviosas vasoconstrictoras y solo algunas fibras vasodilatadoras. Las fibras vasoconstrictoras se distribuyen esencialmente hacia todos los segmentos de la circulación, pero más hacia algunos tejidos que otros. Este efecto vasoconstrictor simpático es especialmente potente en los riñones, intestinos, bazo y piel, pero lo es mucho menos en el músculo esquelético y el cerebro.
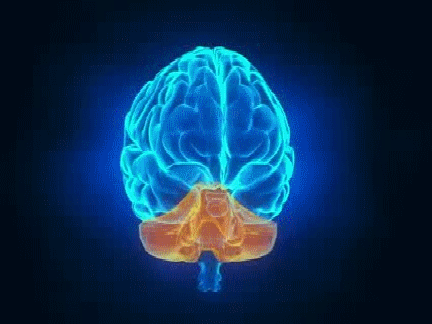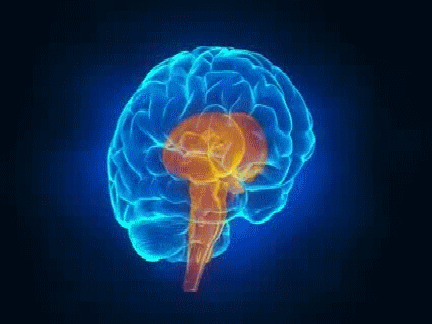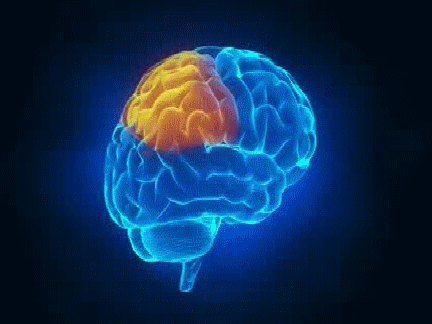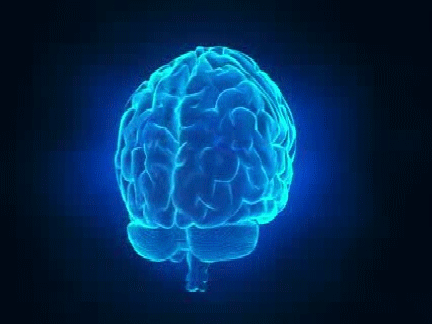
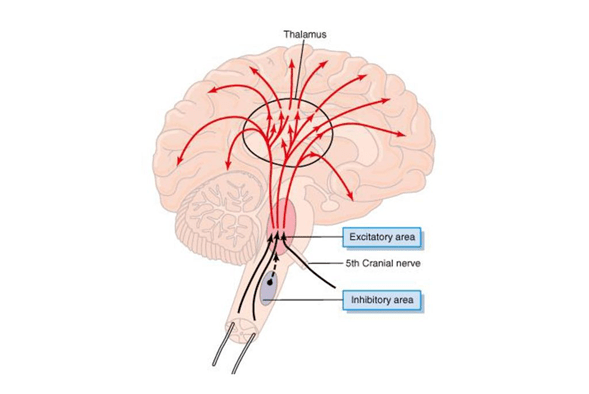
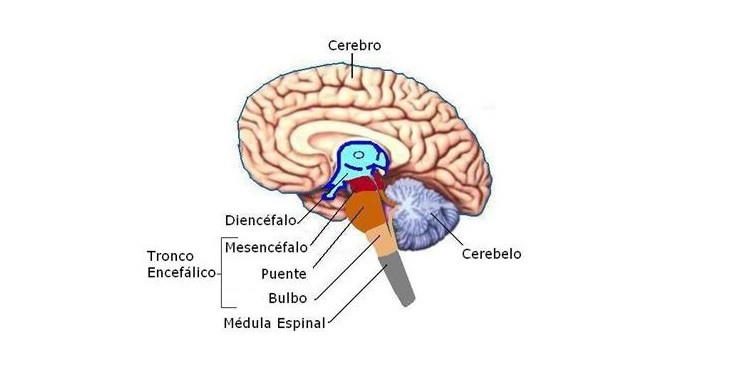
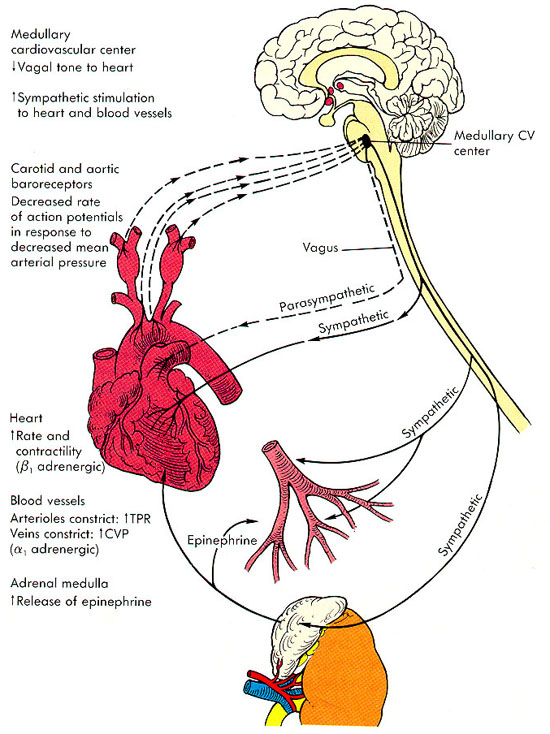
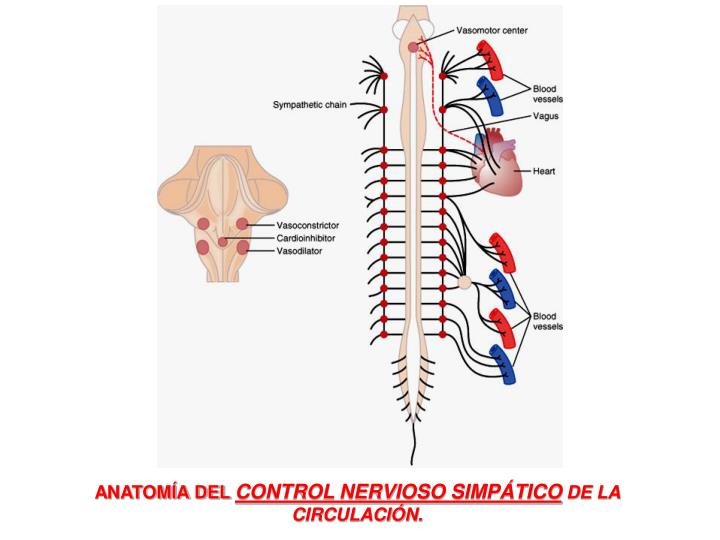
Situado bilateralmente en la sustancia reticular del bulbo y en el tercio inferior de la protuberancia, conforma una zona denominada centro vasomotor. Este centro transmite los impulsos parasimpáticos a través de los nervios vagos hacia el corazón y transmite los impulsos simpáticos a través de la médula espinal y los nervios simpáticos periféricos prácticamente hacia todas las arterias, arteriolas y venas del organismo.
Vasodilatación.
Una zona sensitiva situada bilateralmente en el núcleo del tracto solitario de las porciones posterolaterales del bulbo y parte inferior de la protuberancia. Las neuronas de esa zona reciben
Señales nerviosas sensitivas desde el sistema circulatorio, principalmente a través de los nervios vagos y glosofaríngeos, y emiten señales eferentes desde esta zona sensitiva que facilitan las actividades de control de las zonas tanto vasoconstrictoras como vasodilatadoras, con lo que se consigue el control «reflejo» de muchas funciones circulatorias.
Al mismo tiempo que el centro vasomotor regula la cantidad de constricción vascular, también controla la actividad cardíaca. Las porciones laterales del centro vasomotor transmiten impulsos excitatorios a través de las fibras nerviosas simpáticas hacia el corazón cuando es necesario aumentar la frecuencia y la contractilidad cardíacas. Por el contrario, cuando es necesario disminuir la función de bomba a la porción medial del centro vasomotor envía señales hacia los núcleos dorsales motores adyacentes de los nervios vagos, que después transmiten los impulsos parasimpáticos a través de los nervios vagos hacia el corazón para disminuir la frecuencia y la contractilidad cardíacas.
Nervioso simpático.
Una zona vasodilatadora situada bilateralmente en las porciones anterolaterales de la mitad inferior del bulbo. Las fibras de estas neuronas se proyectan hacia arriba, hacia la zona vasoconstrictora que acabamos de describir, e inhiben la actividad vasoconstrictora de esta zona, con lo que provocan
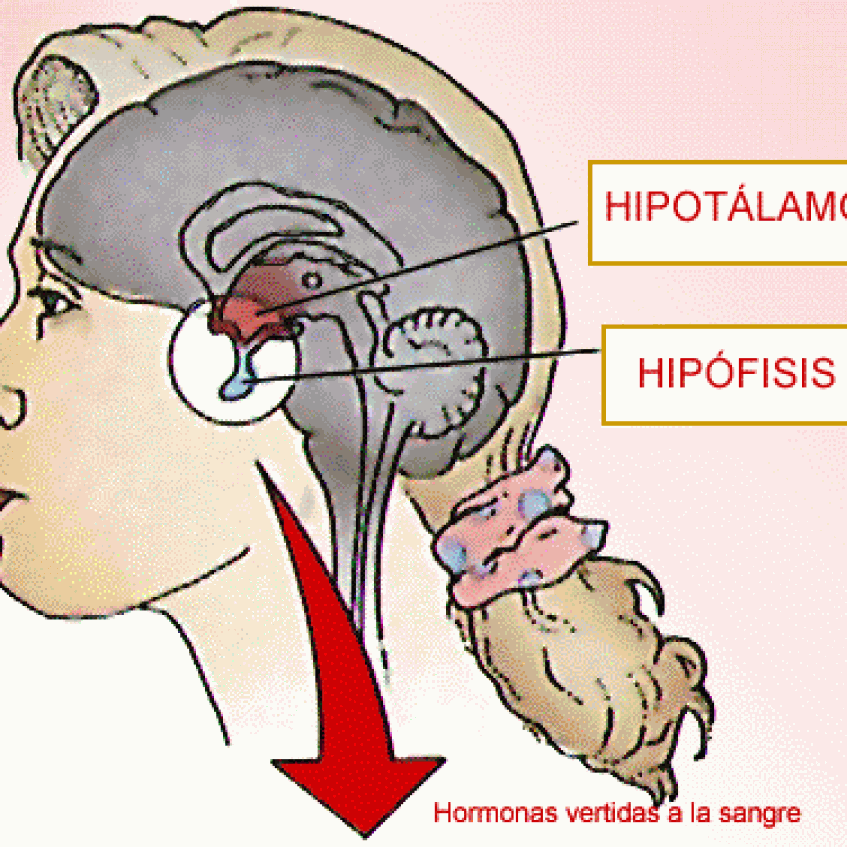
El hipotálamo desempeña un papel especial en el control del sistema vasoconstrictor porque ejerce efectos potentes excitadores o inhibidores sobre el centro vasomotor. Las porciones posterolaterales del hipotálamo provocan principalmente excitación, mientras que la porción anterior provoca una excitación o una inhibición leves, dependiendo de la parte exacta del hipotálamo anterior que se estimule.
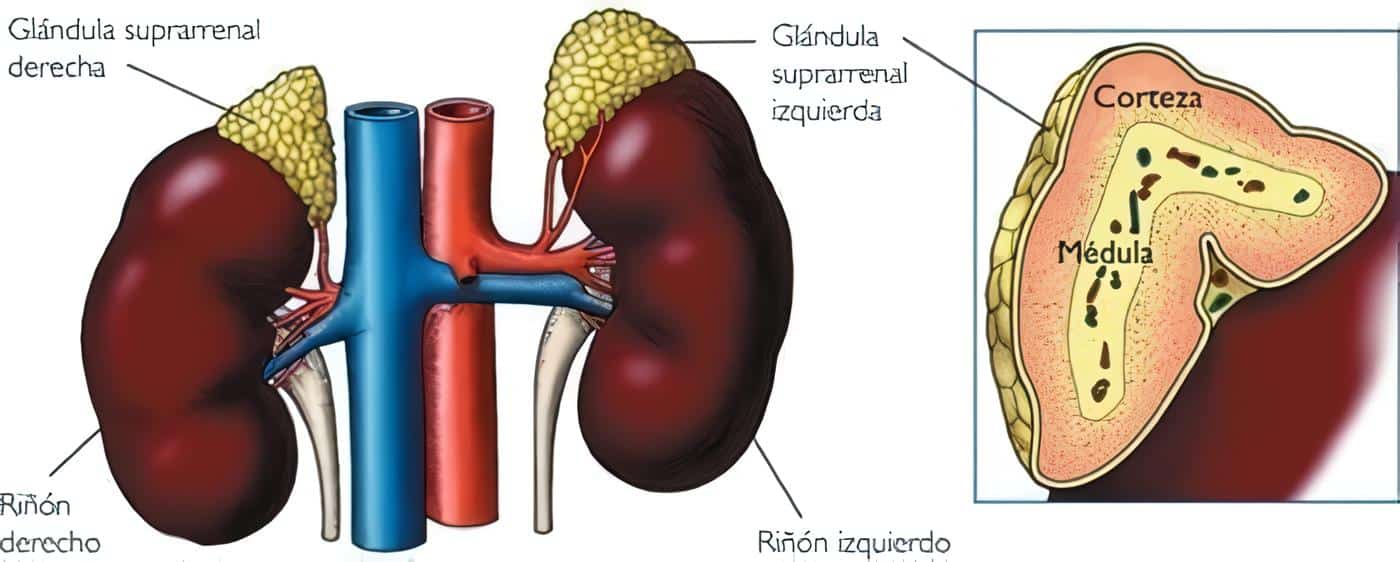
Los impulsos se transmiten hacia la médula suprarrenal al mismo tiempo que se transmiten hacia los vasos sanguíneos. Estos impulsos hacen que la médula suprarrenal segrega tanto adrenalina como noradrenalina hacia la sangre circulante. Ambas hormonas se transportan en el torrente sanguíneo hacia todas las partes del organismo, donde actúan directamente en todos los vasos sanguíneos provocando normalmente vasoconstricción, aunque en algunos tejidos la adrenalina provoca vasodilatación porque también tiene un efecto estimulador sobre los receptores β-adrenérgicos, que dilatan algunos vasos.
Desvanecimiento emocional: síncope vasovagal
Se produce una reacción vasodilatadora interesante en las personas a las que las emociones intensas ocasionan alteraciones que provocan desvanecimientos. En este caso, se activa el sistema vasodilatador muscular y, al mismo tiempo, el centro vagal cardioinhibidor transmite señales potentes hacia el corazón para disminuir en gran medida la frecuencia cardíaca. La presión arterial cae con rapidez, lo que reduce el flujo sanguíneo hacia el cerebro y provoca la pérdida de conciencia del sujeto. Este efecto global se conoce como síncope vasovagal. El desvanecimiento emocional comienza con pensamientos perturbadores en la corteza cerebral. Esta vía parece dirigirse entonces hacia el centro vasodilatador de la zona anterior del hipotálamo, cerca de los centros vagales del bulbo, hacia el corazón a través de los nervios vagos y también a través de la médula espinal hacia los nervios vasodilatadores simpáticos de los músculos.
FUNCIÓN DEL SISTEMA NERVIOSO EN EL CONTROL RÁPIDO DE LA PRESIÓN ARTERIAL
Una de las funciones más importantes del control nervioso de la circulación es su capacidad de provocar incrementos rápidos de la presión arterial. Para tal fin, todas las funciones vasoconstrictoras y cardioaceleradoras del sistema nervioso simpático se estimulan a la vez y, al mismo tiempo, se produce una inhibición recíproca de las señales inhibidoras vagales parasimpáticas hacia el corazón. Es decir, se producen tres cambios importantes simultáneamente, cada uno de los cuales aumenta la presión arterial, que son los siguientes:
La mayoría de las arteriolas de la circulación sistémica se contraen, lo que aumenta mucho la resistencia periférica total y, en consecuencia, la presión arterial.
SISTEMA DE CONTROL DE LA PRESIÓN ARTERIAL MEDIANTE BARORRECEPTORES: REFLEJOS BARORRECEPTORES
Los mecanismos nerviosos mejor conocidos para el control de la presión arterial es el reflejo barorreceptor. Básicamente, este reflejo se inicia en los receptores de estiramiento, conocidos como barorreceptores o presorreceptores, situados en puntos específicos de las paredes de varias
Arterias sistémicas de gran tamaño. El aumento de la presión arterial estira los barorreceptores y hace que transmitan las señales hacia el SNC. Las señales de «retroalimentación» vuelven después a través del sistema nervioso autónomo hacia la circulación para reducir la presión arterial hasta el nivel normal.
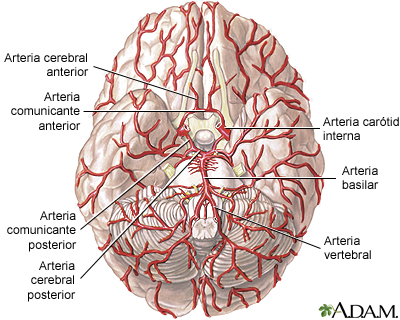
Los barorreceptores son terminaciones nerviosas de tipo spray que se localizan en las paredes de las arterias y se estimulan cuando se estiran. Algunos están situados en la pared de casi todas las arterias grandes de las regiones torácicas y cervicales, los barorreceptores son muy abundantes en: 1) la pared de ambas arterias carótidas internas, a corta distancia por encima de la bifurcación carotídea (una zona que se conoce como seno carotídeo), y 2) en la pared del cayado aórtico.

REFLEJO CIRCULATORIO INICIADO POR LOS BARORRECEPTORES
Después de que las señales de los barorreceptores entren en el núcleo del tracto solitario del bulbo, las señales secundarias inhiben el centro vasoconstrictor del bulbo y excitan el centro parasimpático vagal. Los efectos netos son dos: 1) la vasodilatación de las venas y arteriolas en todo el sistema circulatorio periférico, y 2) el descenso de la frecuencia cardíaca y de la fuerza de contracción cardíaca. Por tanto, la excitación de los barorreceptores por una presión elevada en las arterias provoca el descenso reflejo de la presión arterial como consecuencia tanto del descenso de la resistencia periférica como del gasto cardíaco. Por el contrario, una presión baja tiene los efectos contrarios, provocando el aumento reflejo de la presión hasta la normalidad.
Los barorreceptores atenúan los cambios de la presión arterial durante los cambios de postura del cuerpo
La capacidad de los barorreceptores de mantener una presión arterial relativamente constante en la parte superior del cuerpo es importante cuando una persona se levanta después de haber estado tumbada. Inmediatamente la presión arterial de la cabeza y parte superior del cuerpo tiende a caer y el descenso importante de esta presión podría provocar la pérdida de conciencia, aunque el descenso de la presión en los barorreceptores provoca un reflejo inmediato que da lugar a una descarga simpáticapotente en todo el cuerpo, lo que minimiza el descenso de la presión en la cabeza y la parte superior del cuerpo.

Reflejos auriculares y en la arteria pulmonar que regulan la presión arterial
Tanto la aurícula como las arterias pulmonares tienen en sus paredes receptores de estiramiento denominados receptores de baja presión. Estos receptores son similares a los receptores de estiramiento de los barorreceptores que hay en las arterias sistémicas grandes. Estos receptores de baja presión desempeñan un papel importante, en especial al minimizar los cambios de presión arterial en respuesta a los cambios en el volumen de sangre. Por ejemplo, si se perfunden con rapidez 300 ml de sangre a un perro que tiene todos los receptores intactos, la presión arterial aumenta solo unos 15 mmHg, pero si se denervan los barorreceptores arteriales la presión aumenta en torno a 40 mmHg. Si se denervan también los receptores de baja presión, la presión arterial aumenta hasta unos 100 mmHg.
Reflejos auriculares que activan los riñones: el «reflejo de volumen»
El estiramiento de las aurículas también provoca una dilatación refleja significativa de las arteriolas aferentes en los riñones. Las señales se transmiten también simultáneamente desde las aurículas hacia el hipotálamo, para disminuir la secreción de hormona antidiurética (ADH). El descenso de la resistencia en la arteriola aferente renal provoca el aumento de la presión capilar glomerular, con el aumento consiguiente de la filtración de líquido en los túbulos renales. La disminución de la ADH
Disminuye a su vez la reabsorción de agua desde los túbulos y la combinación de ambos efectos, el aumento de la filtración glomerular y el descenso de la reabsorción de líquido, aumenta la pérdida de líquidos en los riñones y reduce el incremento del volumen de sangre hacia la normalidad.
Respuesta isquémica del sistema nervioso central: control de la presión arterial por el centro vasomotor del cerebro en respuesta a un descenso del flujo sanguíneo cerebral
Cuando el flujo sanguíneo que se dirige hacia el centro vasomotor en la parte inferior del tronco del encéfalo disminuye lo suficiente para provocar un defecto nutricional, es decir, para provocar la isquemia cerebrales
Neuronas vasoconstrictoras y cardioaceleradoras del centro vasomotor responden directam ente a la isquemia y se excitan con fuerza. Esta elevación en respuesta a una isquemia cerebral se conoce como la respuesta isquémica del sistema nervioso central (SNC).
REACCIÓN DE CUSHING AL AUMENTO DE LA PRESIÓN EN TORNO AL ENCÉFALO.
La denominada reacción de Cushing es un tipo especial de respuesta isquémica del SNC que se produce como consecuencia del aumento de presión del líquido cefalorraquídeo que rodea al cerebro en la bóveda craneal. Protege a los centros vitales del cerebro de la pérdida de nutrientes en caso de que la presión del líquido cefalorraquídeo sea suficientemente alta para comprimir las arterias cerebrales.